A busca por melhores enxertos para a cirurgia de revascularização do miocárdio é contínua e se justifica pela melhora dos resultados consoante à maior patência dos enxertos1. Diante da consagrada retirada da veia safena para revascularização do miocárdio, a técnica de obtenção do enxerto da safena no-touch (SNT) representa uma pequena mudança no método habitual, mas que promete implicar melhores resultados, inclusive em comparação com enxertos arteriais2,3.
A técnica começou a ser utilizada em 1993, na Universidade de Örebro, na Suécia. A veia safena magna é retirada por incisão contínua na perna, com ligadura das colaterais por fios de algodão e isolamento da veia com seu pedículo gorduroso a cerca de 5 mm da parede (Figura 1). Em seguida, a veia é deixada coberta com compressa embebida em solução salina no leito nativo e, após a retirada, é armazenada e submersa em sangue arterial4.
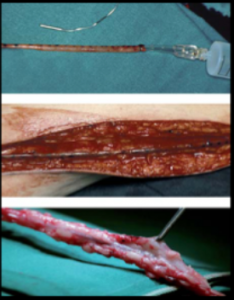
Figura 1. Enxertos de veia safena retirados sob a técnica convencional, intermediária e no-touch.
Fonte: Rueda, 20084.
A técnica se demonstra importante pelas evidências de que danos durante a preparação cirúrgica e dilatação implicam aumento de marcadores inflamatórios, limitação na ativação das células musculares lisas da parede do vaso e, ulteriormente, patência do enxerto5,6.
Desde os primeiros trabalhos da SNT, a avaliação morfológica mostrou integridade do endotélio em 97% dos pacientes e patência após 18 meses de 95,4% dos enxertos4. Estudos mostram, inclusive, que a técnica pode ser utilizada tanto na coxa quanto na perna sem diferença em resultados imuno-histoquímicos, tampouco em taxa de patência em 1 ano7.
Em coortes maiores, como de 8 anos de acompanhamento de pacientes que receberam enxertos de artéria torácica interna esquerda, artéria radial e SNT, a patência do enxerto foi semelhante entre safena e radial (86% vs. 79%, p = 0,22), porém a patência da anastomose foi maior na safena (91% vs. 81%, p = 0,046), com ótimo resultado em coronárias com lesão menor que 90%, diâmetros menores ou calcificação discreta3. Na diretriz europeia de revascularização do miocárdio, inclusive, o uso da SNT tem grau de recomendação IIa, quando houver retirada aberta do enxerto de veia8.
Em 2018, pesquisadores da Universidade de Upsalla, em conjunto com outros centros da Suécia e da Dinamarca, publicaram o protocolo do estudo SWEDEGRAFT no ClinicalTrials.gov, sob o registro NCT035013039. Trata-se de um ensaio baseado em registro multicêntrico, randomizado 1:1, aberto, para uso da safena no-touch versus convencional em pacientes submetidos a primeira revascularização do miocárdio isolada, não emergencial, com idade até 80 anos e necessidade prevista de, pelo menos, um enxerto de veia safena.
O desfecho primário foi a oclusão ou estenose maior que 50% do enxerto em angiotomografia computadorizada após dois anos da cirurgia. Os desfechos secundários foram eventos cardiovasculares maiores (morte por todas as causas, infarto e nova revascularização), complicações da ferida e estenose menor que 50% do enxerto.
Em 2020, o grupo publicou o desenho do estudo e as características dos primeiros 203 pacientes incluídos no grupo intervenção, com idade média de 66,3 + 8,3 anos, com apenas 11% de mulheres, e a maior parte dos pacientes hipertensos (78%) e sem disfunção ventricular (79%). Dentre eles, 31% eram diabéticos, 34% apresentaram infarto recente e 21% já haviam realizado angioplastia. Durante a internação, houve 1 (0,6%) óbito, 5 (2,5%) acidentes vasculares encefálicos, 1 (0,6%) infecção profunda de ferida esternal, 8 (3,0%) reoperações por sangramento e 56 (28%) casos de nova fibrilação atrial10.
Recentemente, em 31 de agosto de 2024, no Congresso da Sociedade Europeia de Cardiologia, sediado em Londres, foram apresentados resultados recentes do estudo, já envolvendo 902 pacientes, mantendo um padrão de média de idade de 67 anos e 12% de mulheres, em pacientes de baixo risco (EuroSCORE médio 1,6%), dos quais 53% realizaram revascularização do miocárdio eletiva11.
No desfecho composto de estenose maior ou igual a 50% em angiotomografia ou cateterismo ou mortalidade por todas as causas, não houve diferença estatisticamente significante em dois anos entre os grupos (SNT 19,8% vs. convencional 24,0%, SMD −4,3% IC 95% −10,1 a 1,6%, p = 0,15). O desfecho composto de mortalidade por todas as causas, infarto e nova revascularização com mediana de 4,4 anos ocorreu em 12,6% no grupo intervenção e em 9,9% no controle (HR 1,30 IC 95% 0,87-1,93, p = 0,195). Enquanto isso, sintomas associados a complicações na ferida operatória do membro inferior, interrogados por telefone, ocorreram em 49,6% no grupo no-touch e 25,2% no grupo convencional (SMD 24,4% IC 95% 17,7-31,1%) (Figura 2).

Figura 2. Card mostrando resultados resumidos do estudo SWEDEGRAFT, apresentados no Congresso de 2024 da European Society of Cardiology11.
Diante dos resultados, o Dr. Stefan James, apresentador do estudo, concluiu que a técnica no-touch não foi superior à convencional em reduzir a incidência de falência do enxerto e eventos clínicos, ao passo que aumentou o número de complicações associadas à ferida operatória no membro inferior. Dessa forma, ressaltou que descarta o uso da SNT de rotina e que novas diretrizes deveriam considerar seus resultados.
É de se esperar que cirurgiões pouco simpatizantes com a técnica se apoiem nos resultados desse grande estudo para justificar seu não uso. Afinal, ele sugere que a técnica que vem sendo usada por anos é tão boa quanto a nova, evitando complicações da ferida. Contudo, antes de enterrar a técnica e fadá-la ao esquecimento, cumpre lembrar que a ausência de evidência em um estudo não necessariamente significa ausência da evidência de benefício.
O maior estudo comparando safena no-touch versus convencional foi publicado após incluir 2.655 pacientes em sete centros na China: o estudo PATENCY (Graft Patency Between no-touch Vein Harvesting Technique and Conventional Approach in Coronary Artery Bypass Graft Surgery, NCT03126409)12. Nele, dos 1.325 pacientes randomizados para intervenção, 78% eram homens, com idade média de 60,9 + 8,4 anos, 64,5% hipertensos, 53,7% tabagistas, 68,0% dislipidêmicos, 36,2% diabéticos e 20,9% com história de infarto. A fração de ejeção média foi de 60,8%, 32,3% possuíam lesão de tronco de coronária esquerda, 88,8% possuíam doença triarterial e 80,3% apresentavam EuroSCORE de até 2%13.
Foi realizada angiotomografia após três meses da cirurgia, evidenciando oclusão de 2,8% nos pacientes com uso de SNT e 4,8% com uso de enxertos convencionais (OR 0,57, IC 95% 0,41-0,80, p < 0,001). Houve oclusão em 4,7% dos pacientes que receberam a intervenção e 7,7% nos do grupo controle (OR 0,60, IC 95% 0,43-0,84, p < 0,01).
Após 12 meses, foi realizada nova angiotomografia, mostrando menor chance de oclusão por enxerto no grupo SNT (3,7% vs. 6,5%, OR 0,56, IC 95% 0,41-0,77, p < 0,001) e por paciente (5,9% vs. 9,7%, OR 0,58, IC 95% 0,43-0,78, p < 0,001), e menor recorrência de angina (2,3% vs. 4,1%, HR 0,55, IC 95% 0,35-0,85, p < 0,01). Não houve diferença na incidência de eventos cardiovasculares ou cerebrovasculares, incluindo morte por todas as causas, morte cardiovascular, infarto, acidente vascular encefálico ou nova revascularização (3,8% vs. 4,3%, HR 0,89, IC 95% 0,61-1,29, p = 0,53).
O estudo chinês descreveu com mais detalhes as complicações no membro inferior, mostrando que a SNT se associou a maior risco de seroma (4,3% vs. 1,9%, p < 0,01), parestesia (23,2% vs. 17,8%, p < 0,001) e edema (19,0% vs. 12,9%, p < 0,001) antes da alta hospitalar, sem diferença na necessidade de ressutura da ferida (0,9% vs. 0,4%, p = 0,09). Durante o seguimento, o grupo no-touch necessitou com maior frequência de intervenção cirúrgica adicional na ferida em três meses (10,3% vs. 4,3%, OR 2,55, IC 95% 1,85-3,52, p < 0,001).
Um fato interessante é que a incidência de complicações no membro inferior foi maior em mulheres, hipertensos, diabéticos e pacientes em pior classe funcional. Não houve, porém, maior risco nos pacientes obesos, com índice de massa corporal maior ou igual a 28; tampouco houve menor chance de complicações se o residente que retirou o enxerto tinha experiência maior que 100 casos antes do início do estudo.
Confrontando os dois estudos, que analisaram os desfechos de curto a médio prazo de patência e segurança, observam-se resultados conflitantes provindos de dois estudos randomizados com uma amostra de magnitude significativa. Ambos mostram, porém, que a retirada pela técnica no-touch não é inócua, aumentando o risco de complicações menores na ferida operatória.
Contudo, alguns estudos mostram evidências de que esse método pode efetivamente ter benefícios na patência dos enxertos e sintomas. Resta saber se esse risco é aceitável diante do benefício, o que será respondido quando unirmos os resultados dos estudos atuais de curto a médio prazo em uma metanálise atualizada e obtivermos os resultados de longo prazo dos estudos aqui apresentados, os quais podem mostrar diferenças em eventos clínicos maiores.
Referências
1Goldman S, Zadina K, Moritz T, Ovitt T, Sethi G, Copeland JG, et al.; VA Cooperative Study Group #207/297/364. Long-term patency of saphenous vein and left internal mammary artery grafts after coronary artery bypass surgery: results from a Department of Veterans Affairs Cooperative Study. J Am Coll Cardiol. 2004;44 (11):2149-56.
2Dreifaldt M, Mannion JD, Bodin L, Olsson H, Zagozdzon L, Souza D. The no-touch saphenous vein as the preferred second conduit for coronary artery bypass grafting. Ann Thorac Surg. 2013 Jan 29;96:105-11.
3Dreifaldt M, Mannion JD, Geijer H, Lidén M, Bodin L, Souza D. The no-touch saphenous vein is an excellent alternative conduit to the radial artery 8 years after coronary artery bypass grafting: a randomized trial. J Thorac Cardiovasc Surg. 2021;161(2):624-30.
4Rueda F, Souza D, Lima RC, Menezes A, Johansson B, Dashwood M, et al. Nova técnica cirúrgica de preparo da veia safena para revascularização do miocárdio sem manipulação direta – no-touch. Arq Bras Cardiol. 2008;90(6):388-95.
5Shah PJ, Gordon I, Fuller J, Seevanayagam S, Rosalion A, Tatoulis J, et al. Factors affecting saphenous vein graft patency: clinical and angiographic study in 1402 symptomatic patients operated on between 1977 and 1999. J Thorac Cardiovasc Surg. 2003;126(6):1972-7.
6Verma S, Lovren F, Pan Y, Yanagawa B, Deb S, Karkhanis R, et al. Pedicled no-touch saphenous vein graft harvest limits vascular smooth muscle cell activation: the PATENT saphenous vein graft study. Eur J Cardiothorac Surg. 2014;45(4):717-25.
7Chang HW, Hwang HY, Seo JW, Kim KB. Lower versus upper leg saphenous vein composite grafts based on the left internal thoracic artery: a randomized study. J Thorac Cardiovasc Surg. 2018 Sep;156(3):986-94.
8Neumann FJ, Sousa-Uva M, Ahlsson A, Alfonso F, Banning AP, Benedetto U, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. European Heart Journal. 2019 Jan 07;40(2):87-165.
9ClinicalTrials.gov [Internet]. Bethesda (MD): National Library of Medicine (US). 2018 Apr 16 – Identifier NCT03501303. A Clinical Trial on No-touch Vein Graft (NT-graft) in Coronary Surgery (SWEDEGRAFT). [cited 2024 Sep 20]. Available from: https://clinicaltrials.gov/study/NCT03501303
10Ragnarsson S, Janiec M, Modrau IS, Dreifaldt M, Ericsson A, Holmgren A. No-touch saphenous vein grafts in coronary artery surgery (SWEDEGRAFT): Rationale and design of a multicenter, prospective, registry-based randomized clinical trial. Am Heart J. 2020 Jun;224:17-24.
11SWEDEGRAFT trial: No-touch vs. Conventional graft harvesting during CABG. In: European Society of Cardiology Congress; 2024 Aug 31; London, UK. London: ESC. Available from: https://www.escardio.org/The-ESC/Press-Office/Press-releases/Large-Scandinavian-study-surprises-no-advantage-of-no-touch-vein-harvesting-over-conventional-technique-for-coronary-bypass
12ClinicalTrials.gov [Internet]. Bethesda (MD): National Library of Medicine (US). 2017 Apr 19 – Identifier NCT03126409. No-Touch Versus Conventional Saphenous Vein Harvesting Technique. [cited 2024 Sep 20]. Available from: https://clinicaltrials.gov/study/NCT03126409
13Tian M, Wang X, Sun H, Feng W, Song Y, Lu F, et al. No-touch versus conventional vein harvesting techniques at 12 months after coronary artery bypass grafting surgery. Circulation. 2021;144:1120-9.