A insuficiência cardíaca (IC) é a consequência final das doenças cardiovasculares, sendo a principal causa de hospitalização em indivíduos acima de 65 anos no Brasil1. Em textos anteriores, já discutimos sobre os tratamentos propostos atualmente para a doença em uma esfera cirúrgica (clique aqui) ou com células-tronco (clique aqui). Mais recentemente, uma classe de medicamentos já utilizada para o tratamento do diabetes mellitus também se demonstrou promissora tratamento da IC: os inibidores do sodium-glucose co-transporter 2 (SGLT2).
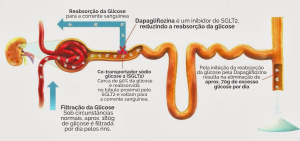 Mecanismo de ação da dapaglifozina.
Mecanismo de ação da dapaglifozina.
Os inibidores de SGLT2, como a dapaglifozina e a empaglifozina, atuam como hipoglicemiantes orais pela inibição da reabsorção de glicose nos túbulos primários do néfron. Essa inibição gera importantes efeitos no organismo, como perda de peso, melhora da função endotelial e redução dos níveis de hemoglobina glicada2.
Além disso, como ‘’efeito colateral’’ da inibição de reabsorção de glicose, notou-se também redução da pressão arterial e do número de hospitalizações, além de prevenção do desenvolvimento de IC em pacientes diabéticos – fato extremamente importante, pois as doenças cardiovasculares são hoje a principal causa de morte nos pacientes diabéticos.
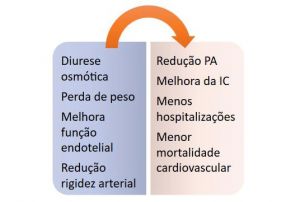 Efeitos e consequências da dapaglifozina.
Efeitos e consequências da dapaglifozina.
Com base nisso, um importante questionamento surgiu acerca dos inibidores de SGLT2: será que podemos utilizá-los para o tratamento de IC? Buscando elucidar essa questão surgiu o Dapa Heart Failure Trial, um estudo global envolvendo 4.744 pacientes em 20 países, e seus resultados foram apresentados no último Congresso Europeu de Cardiologia (2019).
No estudo, os pacientes foram selecionados e randomizados em dois grupos: dapaglifozina (n=2.373) versus placebo (n=2.371). O tempo médio de acompanhamento foi de 18 meses, sendo incluídos, dentre outros critérios, pacientes com IC sintomática ou fração de ejeção < 40%, diabéticos ou não3.
Os resultados demonstraram que, quando adicionada à terapia padrão dos pacientes, a dapaglifozina reduziu, de forma combinada, morte cardiovascular e sintomas de piora da IC em 26%. De forma isolada, a morte cardiovascular foi reduzida em 18% e os sintomas de piora de IC foram reduzidos em 30%. Somados todos esses fatores, a diminuição da morte por qualquer causa foi reduzida em 17% no grupo que recebeu a medicação, independentemente de o paciente ser diabético ou não.
John McMurray – Principal investigador, DAPA-HF
Vale lembrar que os inibidores de SGLT2 aumentam o consumo de cetoácidos no organismo, pois inibem a reabsorção de glicose para o organismo nos néfrons. Dessa forma, a musculatura cardíaca adapta seu consumo energético para uma fonte menos dependente de glicose e oxigênio, provocando uma mudança na forma de consumir energia que pode melhorar o desempenho do músculo cardíaco, sendo essa uma das hipóteses para o mecanismo de ação da dapaglifozina.
A eficácia dessa classe de medicamentos revelada até o momento pode abrir uma nova era para o tratamento da IC, uma doença extremamente prevalente e letal. Aguardamos os resultados dos próximos trials envolvendo os inibidores de SGLT2.
Referências
Apresentação Dr. John McMurray – European Society of Cardiology Congress, Paris, France, September 1, 2019.
- Ayub-Ferreira SM, Souza Neto JD, Almeida DR, Biselli B, Avila MS, Colafranceschi AS, et al. Diretriz de Assistência Circulatória Mecânica da Sociedade Brasileira de Cardiologia. Arq Bras Cardiol. 2016;107:1-33.
- Pradhan A, Vohra S, Vishwakarma P, Sethi R. Review on sodium-glucose cotransporter 2 inhibitor (SGLT2i) in diabetes mellitus and heart failure. J Family Med Prim Care. 2019;8(6):1855-1862. doi:10.4103/jfmpc.jfmpc_232_19
- McMurray JJV, DeMets DL, Inzucchi SE, Køber L, Kosiborod MN, Langkilde AM, Martinez FA, Bengtsson O, Ponikowski P, Sabatine MS, Sjöstrand M, Solomon SD; DAPA-HF Committees and Investigators. The Dapagliflozin And Prevention of Adverse-outcomes in Heart Failure (DAPA-HF) trial: baseline characteristics. Eur J Heart Fail. 2019 Jul 15. doi: 10.1002/ejhf.1548. [Epub ahead of print]
10