As artérias torácicas internas ou mamárias são o segundo ramo da primeira porção da artéria subclávia correspondente e a artéria torácica interna esquerda (ATIE) é o padrão-ouro para cirurgia de revascularização do miocárdio (CRM) da artéria descendente anterior (DA) por sua perviedade a longo prazo graças à grande produção de óxido nítrico pela enzima eNOS (óxido nítrico sintetase endotelial). Em relação aos desfechos clínicos, estudos mostram que tanto o enxerto da ATIE-DA quanto o da ATID-DA são equivalentes, porém não incluíram os resultados da perviedade e vale ressaltar que, biologicamente, as mamárias são idênticas.
Os estudos apontam que a anastomose da ATID para uma coronária diferente da DA é um importante preditor de falha do enxerto, o que fortaleceria seu uso para a DA. É importante ressaltar que o baixo uso da técnica de dupla mamária se dá pelo risco de infecção esternal, que pode ser reduzida caso haja rigoroso controle glicêmico no pré-operatório.
Em um estudo envolvendo três centros hospitalares do Japão, foram analisados 877 pacientes submetidos à cirurgia de revascularização do miocárdio pela técnica de dupla mamária in situ (Figura 1), em que são utilizadas ambas artérias torácicas internas mantendo sua porção inicial na subclávia, a fim de avaliar qual enxerto in situ tem patência superior entre ATID para a DA, n = 683 (77,9%) ou ATIE para a DA, n = 194 (22,1%).
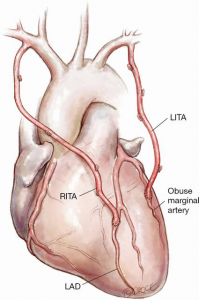
Figura 1 – Enxerto in situ da artéria torácica interna direita esqueletizada em terço médio da artéria descendente anterior em uma cirurgia de revascularização do miocárdio com dupla mamária.
Fonte: Annals of Cardiothoracic Surgery1.
Havia diferença notável entre os grupos ATIE-DA e ATID-DA, uma vez que as variáveis hiperlipidemia (p = 0.042), coronariopatia em três vasos (p < 0.001) e número de anastomoses distais (p = 0.035) foram mais comuns no grupo ATID-DA, enquanto escore SYNTAX (p = 0.015), tabagismo (p = 0.014), cirurgia eletiva (p = 0.007) e uso de circulação extracorpórea (p = 0.001) foram mais prevalentes no grupo ATIE-DA. Portanto, foi utilizado escore de propensão para cada grupo, levando em conta: hiperlipidemia, coronariopatia em três vasos, escore SYNTAX, tabagismo, cirurgia eletiva, uso de circulação extracorpórea, número de anastomoses distais e enxerto arterial total. Todas as diferenças observadas inicialmente desapareceram após a combinação dos grupos. A correspondência com os escores de propensão estimados identificou uma coorte correspondente de 352 pacientes (176 pacientes em cada grupo), com fatores de risco de linha de base semelhantes (Tabela 1).
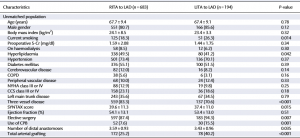
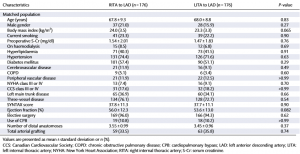
Tabela 1 – Características dos pacientes entre os grupos antes e após os escores de propensão, respectivamente.
Fonte: Ogawa et al.2.
Em todos os casos, foi utilizada a técnica esqueletizada (Figura 2), com o auxílio de bisturi ultrassônico, na qual se dissecou a gordura perivascular e propiciou aumento da versatilidade vascular pelo comprimento adicional gerado, bem como a possibilidade mais frequente do enxerto in situ ATID-DA.
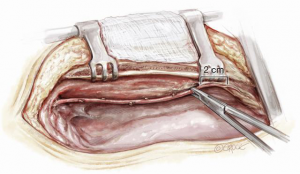
Figura 2 – Artéria torácica interna esquerda esqueletizada, evidenciando uma folga de 2 cm antes de sua bifurcação para artérias musculofrênica esquerda e epigástrica superior esquerda. Isso é feito para evitar necrose do processo xifóide e por ser um segmento mais vasoespástico.
Fonte: Annals of Cardiothoracic Surgery1.
Dos 877 pacientes iniciais, 725 (82,7%) realizaram ao menos uma angiografia pós-cirúrgica, em uma média de 2,2 ± 3 anos. Em 1 ano, a perviedade do enxerto ATID-DA foi menor que ATIE-DA (97,5% vs. 99,0%, respectivamente). Contudo, após 2 anos há uma inversão, sendo a patência ATID-DA de 96,2% contra 95,8% no enxerto ATIE-DA (Figura 3A). Além disso, nota-se a perviedade superior em 2 anos da ATIE para uma coronária diferente da DA quando comparada à ATID, com 94,0% e 93,5%, respectivamente (Figura 3B). A perviedade foi significativamente maior no grupo ATID-DA na população antes dos escores de propensão (p = 0.038) e após (p = 0.047, Figura 3D).
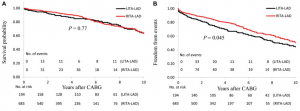
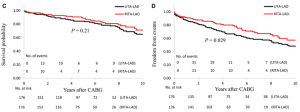
Figura 3 – Análise de Kaplan-Meier comparando a taxa de patência da ATIE e ATID. Anastomose para a DA (A) e para outra coronária diferente da DA (B) na população antes dos escores de propensão. Anastomose para a DA (C) e para outra coronária diferente da DA (D) na população após escores de propensão.
Fonte: Ogawa et al.2.
A técnica de dupla mamária in situ tem o benefício do fluxo oriundo de dois vasos, ao contrário das variantes em que é realizado um enxerto em Y, anastomosando a ATID na porção média da ATIE in situ (Figura 4) ou da anastomose da ATID na aorta ascendente como enxerto aortocoronariano.
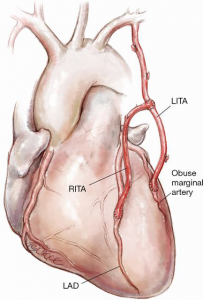
Figura 4 – Exemplo de enxerto da ATID no segmento médio da ATIE para revascularizar a DA.
Fonte: Annals of Cardiothoracic Surgery1.
Vale ressaltar os fatores limitantes citados pelo próprio artigo, como o baixo número de pacientes e seu design retrospectivo e observacional, além do fato de 89% dos pacientes terem realizado angiografia pós-operatória, mas apenas 50% terem sido submetidos ao mesmo exame após 1 ano da revascularização miocárdica. Além disso, foram citados fatores como baixo número de pacientes no grupo ATIE-DA, a possível diferença na abordagem cirúrgica comparada aos outros estudos e o fato de cerca de 91% dos pacientes não terem sido submetidos à circulação extracorpórea.
Conclui-se que a perviedade e os resultados do enxerto da ATID-DA são satisfatórios e reduzem eventos cardíacos quando comparado ao enxerto ATIE-DA, além de o enxerto da ATID para uma coronária diferente da DA poder ser fator de risco para falha de enxerto. Portanto, o uso da ATID-DA na CRM é indicado.
Referências
1. Taggart D P. How I deploy arterial grafts. Ann Cardiothorac Surg. 2018 Sep;7(5):690-697. Disponível em: http://www.annalscts.com/article/view/16534/16789.
2. Ogawa S, Tsunekawa T, Hosoba S, Goto Y, Kato T, Kitamura H, et al. Bilateral internal thoracic artery grafting: propensity analysis of the left internal thoracic artery versus the right internal thoracic artery as a by-pass graft to the left anterior descending artery. Eur J Cardiothorac Surg. 2019. doi: 10.1093/ejcts/ezz290. Disponível em: https://www.ncbi.nlm.nih.gov/pubmed/31638700.