A Divina Comédia de Dante Alighieri é considerada uma das grandes composições literárias de todos os tempos. A Commedia foi ilustrada por grandes mestres e oferece um tesouro iconográfico único. No Quinto Canto, Virgílio e Dante entram no segundo círculo do Inferno, onde Dante vê um casal que não se separa apesar do vento terrivelmente tempestuoso. Paolo e Francesca, amantes condenados a permanecer unidos pela eternidade. Ambos foram mortos por Gianciotto Malatesta, marido de Francesca e irmão de Paolo. O impacto emocional da história deles em Dante é tão grande que ele repentinamente perde a consciência. O versículo é um dos mais famosos da literatura mundial: ‘E caddi come corpo morto cade’ (‘E caiu, igual quando um cadáver cai’).¹

Não só a Commedia, mas também outros inúmeros relatos na literatura, narram a perda da consciência ou pensam sobre o assunto. A síncope é um importante tema das áreas humanas. Por outro lado, pensando-se fora do meio poético de expressão, esse é um conceito importante também para as ciências da saúde, já que serão elas as responsáveis pela investigação e manejo do paciente sincopado. Para essa área do conhecimento, a síncope pode ser definida como uma perda transitória e autolimitada de consciência, causada por hipoperfusão cerebral – uma perda curta e súbita do tônus postural sem dano neurológico permanente, geralmente associada a recuperação rápida e completa.³
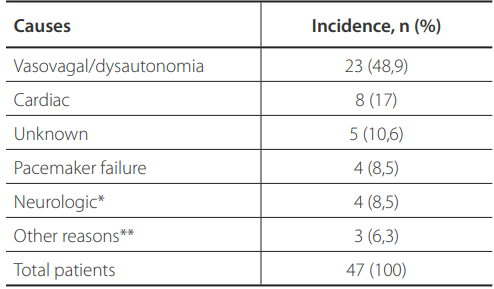
Especialmente em pacientes com marca-passo (MP), é difícil diagnosticar as causas da síncope, em virtude das várias morbidades associadas. Essas etiologias podem ser complexas e, aproximadamente, 30% dos episódios sincopais permanecem sem explicação, mesmo após investigação. Sobre esse tema delicado e, ao mesmo tempo, muito interessante, explana o artigo da edição de 2021 do BJCVS, de Rocha et al.⁴
De maneira geral, a síncope é um problema clínico relativamente comum, contudo, é apenas uma das muitas explicações possíveis para perda súbita da consciência (PSC). Consequentemente, a avaliação diagnóstica inicial não deve começar com síncope, mas de forma mais ampla, considerando a gama de causas para PSC real (como epilepsia, concussão, distúrbios metabólicos ou intoxicações) ou PSC aparentemente real (‘simulações de síncope’, incluindo narcolepsia e distúrbios psicogênicos específicos). A simulação de síncope mais comum é a pseudo-síncope psicogênica (também conhecida como pseudoconvulsão psicogênica), que apresenta manejo específico.³
Síncope de causa vasovagal
A disfunção autonômica pode ocorrer em pacientes com MP porque o dispositivo é capaz de interferir no componente cardioinibitório da síncope neuromediada. Se, por um lado, a vasodilatação ainda está presente como principal sintoma, por outro, há uma disautonomia envolvendo vários graus de intolerância ortostática e síncope, especialmente nos pacientes idosos que tenham MP. Esses indivíduos costumam tomar vários medicamentos, e a polifarmácia também pode contribuir para o quadro.⁴ Além disso, a assistolia, caracterizada como a falta de complexos ventriculares por um período de 0,3 segundos, também ocorre na síncope vasovagal, conhecida como cardioinibição grave. Geralmente ocorre após hipotensão e pode até ocorrer após PSC.⁵
Portanto, emoções fortes (como a experimentada por Dante Aliguieri na Commedia), dor, o ato de sentar/levantar rapidamente ou o aumento da pressão torácica (em uma tosse, por exemplo) podem ativar o nervo vago. A ativação dele promove vasodilatação, reduzindo o retorno do sangue para o coração, o que, por sua vez, diminui a frequência cardíaca. Ambos acontecimentos convergem para a sensação de desmaio iminente e, em alguns casos, ao desmaio em si, conhecido tecnicamente por síncope vasovagal ou síncope neurocardiogênica.
Síncope de causa cardíaca
As causas cardíacas de síncope em pacientes com MP, relatadas pelo artigo, incluem fibrilação atrial de alta frequência, taquicardia ventricular sustentada e fibrilação ventricular.⁴ Contudo, qualquer que seja a etiologia arritmogênica, todas caminham para o mesmo mecanismo: impedir que o sangue circule corretamente pelo coração. Logo, uma vez que não há tempo suficiente para a bomba natural do organismo ser preenchida, pouco sangue é bombeado e a PSC é iminente.
Síncope causada por falha do marca-passo
Disfunção de eletrodo e gerador são causas potenciais de falha de MP, no entanto, estudos sugerem que o mau funcionamento do MP raramente causa síncope e afeta aproximadamente apenas 5% dos pacientes.⁶ ⁷ Cabe pensar em falha, portanto, quando a síncope ocorre logo após o implante de MP, sendo a hipótese mais relevante nesse tipo de caso. Em contraste, os pacientes com eletrodos antigos podem apresentar fraturas completas ou parciais que geram falhas de comando ou inibições (ruídos gerados por danos no isolamento do eletrodo) e exibem pausas prolongadas e sintomas de baixo débito, como tontura, pré-síncope ou síncope. No artigo da BJCVS, observou-se que a maioria dos pacientes com síncope apresentava episódios prévios de pré-síncope, devendo ser considerada uma investigação detalhada por um profissional.⁴
Síncope de causa neurológica
As causas cerebrovasculares incluem: enxaquecas, nas quais a perda de consciência pode ser devida a espasmo vascular cerebral ou reflexos vasovagais desencadeados por dor ou náusea; além de ataques isquêmicos transitórios vertebrobasilares, que geralmente são acompanhados por outros sintomas de circulação posterior, tais quais vertigem, paresia, ataxia ou evidência de disfunção do tronco cerebral como disartria. Além disso, cabe mencionar os ataques não sincopais com destaque para as convulsões, as quais se caracterizam por distúrbios elétricos primários da função cerebral que podem mimetizar a síncope, especialmente em pacientes com crises atípicas sem atividade tônico-clônica. Em contraste com muitos tipos de síncope, as crises geralmente não estão relacionadas a gatilhos definidos e seguem com ausência de recuperação completa pós-ictal. Por último, as convulsões epilépticas também devem ser diferenciadas da síncope convulsiva, e geralmente são o resultado de arritmias cardíacas seguidas por movimentos semelhantes a convulsões por hipoperfusão cerebral. Esses episódios podem ser clinicamente impossíveis de diferenciar das convulsões.⁸
Investigação Complementar
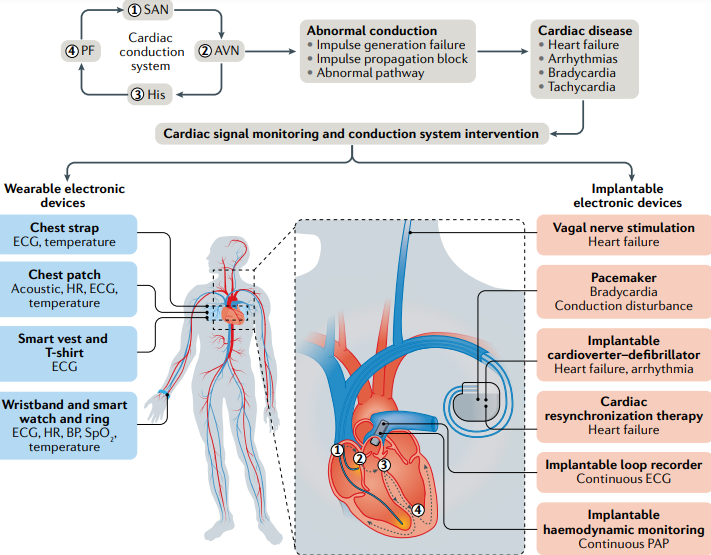
Vários métodos complementares são usados para investigar as causas da síncope, incluindo métodos invasivos, como estudo eletrofisiológico, ou métodos não invasivos, como eletrocardiograma (ECG), monitor Holter, teste de inclinação, ecocardiograma e teste ergométrico. No entanto, esses métodos geralmente apresentam baixa sensibilidade para um diagnóstico adequado. O uso indevido também pode aumentar os custos, prolongar o tempo de investigação e levar a mais confusão sobre o diagnóstico. Vários métodos de monitoramento cardíaco de longo prazo, como gravadores de loop externos ou implantáveis, revolucionaram o diagnóstico das causas da síncope. Os modernos MPs cardíacos têm funções diagnósticas sofisticadas, incluindo o eletrocardiograma endocavitário, que registra eventos arrítmicos sintomáticos e assintomáticos. A análise precisa desses registros pode diagnosticar ou eliminar várias causas de síncope.⁴
Apesar da controvérsia em curso a respeito de sua utilidade, o teste da mesa de inclinação da cabeceira permanece útil em pacientes selecionados para investigar a suspeita de síncope vasovagal quando a história médica não for definitiva. O teste também é útil para avaliar pacientes com hipotensão ortostática, síndrome de taquicardia ortostática postural, pseudo-síncope psicogênica ou pseudoconvulsão. Geralmente, tem reprodutibilidade limitada em termos de indução de síncope e do padrão hemodinâmico de colapso. Consequentemente, não é recomendado para determinar tratamento ou confirmar eficácia terapêutica. No entanto, em pacientes mais velhos, pode ajudar a identificar aqueles que são suscetíveis a bradicardia reflexa acentuada e são, portanto, candidatos a estimulação cardíaca.³
Tratamento e conduta
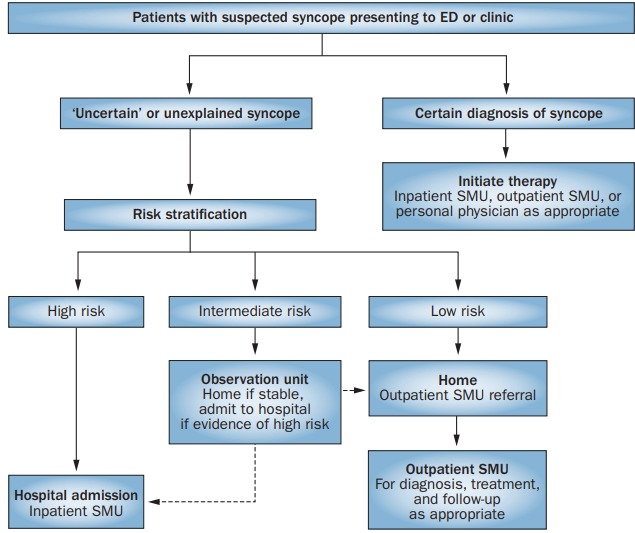
Quando os pacientes com síncope presumida se apresentam pela primeira vez, a avaliação inicial deve incluir história detalhada, exame físico, ECG e, quando há suspeita de doença cardíaca estrutural, um ecocardiograma. A estratificação de risco dos pacientes deve ser uma extensão da avaliação inicial. As principais questões preocupantes são o risco de morte a curto prazo, que depende principalmente da doença cardiovascular subjacente, e a probabilidade de que o evento índice volte a ocorrer com lesão associada (como uma queda ou acidente). Os médicos da linha de frente também estão preocupados com sua responsabilidade médico-legal e se tratamentos específicos requerem monitoramento hospitalar.³
A síncope vasovagal é a forma mais comum de síncope encontrada pela maioria dos médicos. Educação, segurança, ajustes de volume de sal e líquido e manobras físicas, incluindo tensão muscular isométrica (manobras de contrapressão) são recomendados nas diretrizes de prática atuais como os primeiros passos na prevenção desse quadro. Os medicamentos são comumente prescritos quando a recorrência da síncope persiste, embora nenhum tenha eficácia comprovada.³ Atualmente, não há terapia baseada em evidências para a doença, e o tratamento consiste em explicar o processo subjacente aos pacientes e dar conselhos sobre estilo de vida, para que possam reconhecer os gatilhos e evitar episódios iminentes. Os MPs são uma estratégia de tratamento segura, eficaz e barata para quem sofre de síncope vasovagal recorrente com sintomas prodrômicos reconhecíveis.¹⁰
Estimulação cardíaca
O uso de estimulação cardíaca para prevenir a síncope vasovagal é controverso. Ela, como a maioria das formas de síncope reflexa, tem dois componentes: vasodilatação, na qual a estimulação tem pouco efeito, e cardioinibição, para a qual a intervenção pode ser benéfica. Os dois componentes estão sempre presentes, mas um pode predominar sobre o outro, assim como um mesmo indivíduo pode variar entre os eventos predominantes.³ Só atenuar a queda da pressão arterial já pode manter o indivíduo mais alerta e, assim, permitir que execute alguma ação evasiva para evitar lesões, e outra possível terapia para síncope vasovagal também poderia ser baseada em técnicas de ablação endocárdica para desnervar o coração, por exemplo. No entanto, mais experiência e acompanhamento são necessários para validar essa terapia.³
Prognóstico
O monitoramento ambulatorial é cada vez mais importante para o cuidado cardiovascular, mas muitas vezes é limitado pela imprevisibilidade dos eventos cardiovasculares, a natureza intermitente dos monitores ambulatoriais e a significância clínica variável dos dados registrados nos pacientes. Os avanços tecnológicos na computação levaram à introdução de novos biossinais fisiológicos que podem aumentar a frequência com que as anormalidades nos parâmetros cardiovasculares podem ser detectadas, tornando o diagnóstico automatizado de nível especializado mais perto da realidade. Essas ferramentas são cada vez mais reconhecidas por agências regulatórias e sociedades médicas profissionais, mas várias questões técnicas e éticas permanecem.¹¹
Além disso, dos fatores relacionados à síncope em pessoas com MP, a única variável significativa na análise multivariada foi a Classe Funcional II, segundo artigo da BJCVS de 2021. Pacientes desse grupo tiveram um risco nove vezes maior de síncope. Já na análise univariada, variáveis incluindo Classe Funcional III, presença de hipotensão postural e pacientes dependentes de MP sem um ritmo de escape, parecem apontar para riscos de síncope mais elevados. Portanto, essa população pode inerentemente estar em maior risco de síncope e quaisquer consequências relacionadas a ela.⁴
Por fim, os clínicos gerais desempenham um papel central para os pacientes com MP porque são, em sua maioria, os primeiros profissionais médicos a enfrentar os problemas do dispositivo. Dispneia aguda, crises de tontura ou infecção de loja de MP são sinais de alerta nas primeiras semanas após o implante de MP e justificam uma investigação urgente. Os exames de acompanhamento de rotina incluem uma inspeção de loja de MP e um ECG, que devem ser interpretados com o conhecimento da função e programação do dispositivo.¹²
REFERÊNCIAS
¹ Bruno, E., Guillermo, D., Eduardo, J.-M., & Madrid, H. S. (2014). An early literary description of emotional syncope in the Fifth Canto of Dante Alighieriʼs Commedia. Journal of Cardiovascular Medicine, 15(7), 604–608. doi:10.2459/jcm.0b013e3283644c0c
² Aliguieri, D. Canto V Minós – Círculo da luxúria. 1472. Disponível em: https://www.stelle.com.br/pt/inferno/canto_5.html. Acesso em: 18 jul. 2021.
³ Sutton, R., Brignole, M. & Benditt, D. (2012). Key challenges in the current management of syncope. Nat Rev Cardiol 9, 590–598. https://doi.org/10.1038/nrcardio.2012.102
⁴ Rocha, E. A., Cunha, G. S., Tavares, A. B., Viana, A. B., Júnior, Quidute, A., Pereira, F., Monteiro, M., Rocha, M., Gomes, C., & Rodrigues, C., Sobrinho (2021). Syncope in Patients with Cardiac Pacemakers. Brazilian journal of cardiovascular surgery, 36(1), 18–24. https://doi.org/10.21470/1678-9741-2020-0076
⁵ Sutton, R., de Jong, J., Stewart, J. M., Fedorowski, A., & de Lange, F. J. (2020). Pacing in vasovagal syncope: Physiology, pacemaker sensors, and recent clinical trials-Precise patient selection and measurable benefit. Heart rhythm, 17(5 Pt A), 821–828. https://doi.org/10.1016/j.hrthm.2020.01.029
⁶ Ng Kam Chuen, M. J., Kirkfeldt, R. E., Andersen, H. R., Nielsen, J. C. (2014). Syncope in paced patients with sick sinus syndrome from the DANPACE trial: incidence, predictors and prognostic implication. Heart (British Cardiac Society), 100(11), 842–847. https://doi.org/10.1136/heartjnl-2013-304976
⁷ Ofman, P., Rahilly-Tierney, C., Djousse, L., Peralta, A., Hoffmeister, P., Gaziano, J. M., Weiss, A., Lotan, C., & Rosenheck, S. (2013). Pacing system malfunction is a rare cause of hospital admission for syncope in patients with a permanent pacemaker. Pacing and clinical electrophysiology : PACE, 36(1), 109–112. https://doi.org/10.1111/pace.12041
⁸ Rosanio, S., Schwarz, E. R., Ware, D. L., & Vitarelli, A. (2013). Syncope in adults: systematic review and proposal of a diagnostic and therapeutic algorithm. International journal of cardiology, 162(3), 149–157. https://doi.org/10.1016/j.ijcard.2011.11.021
⁹ Zheng, Q., Tang, Q., Wang, Z.L. et al. (2021). Self-powered cardiovascular electronic devices and systems. Nat Rev Cardiol 18, 7–21. https://doi.org/10.1038/s41569-020-0426-4
¹⁰ Prevention of vasovagal syncope with physical counterpressure maneuvers. (2007). Nat Rev Cardiol 4, 63–64. https://doi.org/10.1038/ncpcardio0752
¹¹ Krittanawong, C., Rogers, A.J., Johnson, K.W. et al. (2021). Integration of novel monitoring devices with machine learning technology for scalable cardiovascular management. Nat Rev Cardiol 18, 75–91. https://doi.org/10.1038/s41569-020-00445-9
¹² Brenner, R., & Ammann, P. (2019). CME: Nachkontrollen bei Schrittmacher-Patienten [Follow-up of Patients with Cardiac Pacemakers]. Praxis, 108(4), 237–245. https://doi.org/10.1024/1661-8157/a003214
15