A cirurgia de revascularização do miocárdio (CRM) é o procedimento cirúrgico cardíaco mais realizado no mundo, com a estimativa de cerca de 400 mil procedimentos realizados apenas nos Estados Unidos. Apesar do surgimento das estratégias de intervenção percutânea, a CRM ainda se mantém como o padrão de referência para a doença coronariana multiarterial1. Além disso, com o aumento da expectativa de vida da população, graças a melhorias em prevenção, promoção em saúde e acesso ao sistema de saúde, cada vez mais pacientes idosos são submetidos ao procedimento de revascularização.
Apesar de pacientes cada vez mais longevos se submeterem aos procedimentos, os índices de mortalidade operatória se mantêm baixos, em torno de 3%2. Outros importantes desfechos dos procedimentos são os neurológicos, relacionados ao risco de acidente vascular encefálico (AVE) e ao delirium pós-operatório. A disfunção cognitiva pós-operatória (DCPO) é uma das complicações mais comumente observadas em pacientes idosos submetidos à CRM, com quase metade desses pacientes apresentando algum grau de declínio cognitivo após a alta3.
A DCPO é uma disfunção muito mais prevalente em cirurgias cardíacas do que em outros procedimentos e pode ser subdividida em dois aspectos: disfunção em curto prazo e em longo prazo4. A DCPO de curto prazo normalmente é um declínio que dura até 6 semanas após o ato cirúrgico, com uma incidência que varia de 20 a 50%, enquanto a manifestação de longo prazo pode ser reconhecida por declínios sutis da função neuropsicológica que ocorrem cerca de 6 meses após a cirurgia e com incidência de cerca de 10 a 30%5. Apesar de o risco a curto prazo de DCPO estar bem estabelecido nesse grupo de pacientes submetidos à CRM, em longo prazo ainda não foi possível estabelecer esse desfecho ao procedimento cirúrgico per se3.
Também é importante diferenciar a DCPO do delirium pós-operatório, em que a última é uma flutuação aguda do estado mental de etiologia multifatorial e que é resolvido quando a causa de base é identificada e corrigida, e a primeira é uma alteração mais sutil, prolongada, que afeta o paciente nos domínios da atenção, fala, linguagem, visão e concentração5.
Os principais fatores de risco para a DCPO incluem idade avançada, doença vascular cerebral ou cardíaca preexistente, alcoolismo, baixa escolaridade e complicações intra e pós-operatórias5. Em termos de fisiopatologia, a cirurgia cardíaca pode causar uma hiperativação do sistema imune, especialmente em cirurgias com circulação extracorpórea (CEC), que pode acarretar resposta inflamatória sistêmica com impacto direto no sistema nervoso central (SNC), além de diversos outros fatores, como microembolias subclínicas e o potencial efeito neurotóxico dos agentes anestésicos6. O comprometimento cognitivo leve (CCL) pré-operatório, associado aos fatores de risco previamente descritos, também parece ser um forte preditor de DCPO, mas somente em longo prazo7
.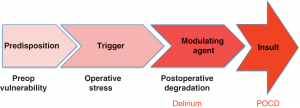
Fig.1: Sequência de eventos que demonstram a evolução para a DCPO. Disponível em: https://www.cambridge.org/core/books/personalized-anaesthesia/
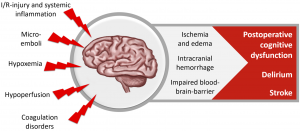
Fig. 2: Fatores causadores de disfunção neurológica cerebral após cirurgia cardíaca. Fonte: Hill et al.
O diagnóstico da disfunção cognitiva pós-operatória se baseia na realização de testes neuropsicológicos, pré e pós-operatórios, sem existência de um teste padrão de referência para diagnóstico. Normalmente, uma bateria de testes validando compreensivamente os domínios de memória, atenção, linguagem, função executiva e capacidade motora é a mais utilizada. Além disso, o diagnóstico pode ser auxiliado pelo uso de alguns biomarcadores que possuem relação preditiva com a DCPO. Por fim, o eletroencefalograma (EEG) também pode ser utilizado e comumente exibe aumento nas baixas frequências, atividades complexas diminuídas e regiões corticais incoerentes ou ritmos alterados5.
Diversos biomarcadores têm sido estudados com o objetivo de predizer o desfecho cognitivo pós-operatório. A enolase específica de neurônios (do inglês neuron-specific enolase, NSE) e a proteína b-astroglial S100 ligadora de cálcio (do inglês astroglial S100 calcium-binding protein b, S100b) são frequentemente investigadas como marcadores de desfechos da DCPO6, apesar de serem marcadores que também encontrados em eventos de isquemia extra-cerebral e trauma ósseo.
Um fator que pode causar confusão na utilização desses biomarcadores é que ainda não se sabe se eles são liberados em resposta à lesão neurológica ou ao processo de reparo tecidual neuronal. Um estudo holandês investigou outro potencial agente para a predição de desfechos cognitivos pós-operatórios: a hemoglobina livre, produto da destruição eritrocitária e que foi utilizada como um biomarcador para lesão neuronal em amostras de pacientes no pré e pós-operatório de cirurgia. Esse biomarcador foi associado à incidência de DCPO em 3 meses após a CRM. Além disso, o estudo concluiu que a dosagem de hemoglobina livre durante o fechamento do esterno e da troponina T de alta sensibilidade no primeiro dia pós-operatório, como um fator de análise de injúria miocárdica, ambos foram fatores estatisticamente significantes associados à disfunção cognitiva a longo prazo8.
Novos biomarcadores têm sido investigados com base em outros estudos já publicados e dentre eles estão: proteína fibrilar acídica glial (GFAP), neuroserpina (NSP), subunidade H do neurofilamento axonal (pNfH) and proteína 1 visinina-like (VILIP-1). Todos esses novos marcados são altamento específicos e sensíveis para os neurônios, podendo se tornar uma ferramenta de base importante para uso clínico na predição de desfechos neurológicos pós-operatórios. De fato, um estudo conduzido por Szwed et al 9 utilizou esses quatro biomarcadores para avaliar os desfechos neurocognitivos após a CRM. Três grupos foram utilizados: um grupo controle de pacientes sem comprometimento neurológico, um grupo de pacientes com DCPO e um grupo de pacientes diagnosticados com delirium. As concentrações séricas desses quatro biomarcadores foram analisadas de a nível basal, no fim da cirurgia, e no 1º e 7º dias após a cirurgia. Os resultados mostraram que a eleção da neuroserpina, quando comparada ao basal, no fim da cirurgia foi preditora tanto para DCPO quando para delirium. Além disso, as concentrações da neuroserpina foram maiores no 7º dia pós-operatório se comparada a todas as outras coletas e em todos os grupos. Os autores concluiram que dentre os novos biomarcadores, a neuroserpina pode ter um papel importante na avaliação pré- e pós-operatória dos pacientes que irão se candidatar à CRM e possuem fatores de risco apra desfechos neurológicos. Em relação aos outros biomarcadores, as evidências não foram favoráveis no contexto clínico.
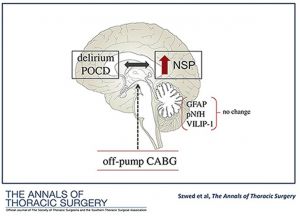
Fig.3: Papel dos novos biomarcadores de lesão neuronal para predição de DCPO e delirium, com destaque para a neuroserpina. Fonte: Szwed et al.
O diagnóstico e o manejo da DCPO são complexos. O rastreio pré e pós-operatório com testes neuropsicológicos em pacientes com fatores de risco previamente identificados é uma excelente estratégia e de baixo custo. O uso de biomarcadores possui evidências, mas com cautela e sem disponibilidade universal. O EEG também pode ser uma ferramenta útil. Em termos de prevenção, a triagem com testes neuropsicológicos é a estratégia com melhor custo-benefício. Já no intra-operatório, medidas como a realização de circulação extracorpórea segura, nos casos operados com CEC, manipulação aórtica mínima ou até mesmo a técnica aorta no-touch são algumas das estratégias que podem ser utilizadas. Além disso, medicações anestésicas possuem efeitos tanto protetores quanto tóxicos ao tecido cerebral. Agentes terapêuticos com efeito neuroprotetor podem ser utilizados no DCPO que se desenvolve em curto prazo, a exemplo de fármacos sedativos, inibidores da acetilcolina-esterase, estimulantes, estatinas, antagonistas dos canais de cálcio e antagonistas do receptor NMDA5.
Por fim, mais estudos ainda devem ser realizados comparando as duas técnicas de CRM, com e sem CEC, e seus impactos na DCPO, bem como a validade dos biomarcadores existentes e de estratégias farmacológicas que tenham associações expressivas aos desfechos de curto e longo prazo na funcionalidade dos pacientes.

AGRADECIMENTOS
Hoje, encerro minhas atividades como Colaborador Júnior do BJCVS após quase 2 anos como membro de uma equipe composta por pessoas de altíssima competência e de acadêmicos que serão o futuro da Medicina, independente da especialidade que sigam. O crescimento pessoal e intelectual foram life-changing. Meus agradecimentos mais do que especiais vão para Camila Sáfadi, assistente editorial da SBCCV e uma das forças-motrizes do BJCVS Blog, e aos Editorial Fellows, Dr. Davi Tenório, do InCor-USP, e Dra. Leila Barros, da Santa Casa de São Paulo, residentes de cirurgia cardiovascular. Além disso, sou muto grato foi ter feito parte de um time de acadêmicos que possuem excelência imensurável e cuja paixão pela cirurgia cardíaca e área correlatas é gigante. Saio da equipe com a certeza que a Medicina de ponta será exercida pelos meus colegas e meus coordenadores.
Tiago Santos Ribeiro.
REFERÊNCIAS
- Alexander JH, Smith PK. Coronary-artery bypass grafting. N Engl J Med. 2016;374(20):1954-64.
- Maganti M, Rao V, Brister S, Ivanov J. Decreasing mortality for coronary artery bypass surgery in octogenarians. Can J Cardiol. 2009;25(2):2007-10.
- Newman MF, Kirchner JL, Phillips-Bute B, Gaver V, Grocott H, Jones RH, et al. Longitudinal assessment of neurocognitive function after coronary-artery bypass surgery. N Engl J Med. 2001;344(6):395-402.
- Bhamidipati D, Goldhammer JE, Sperling MR, Torjman MC, McCarey MM, Whellan DJ. Cognitive outcomes after coronary artery bypass grafting. J Cardiothorac Vasc Anesth [Internet]. 2017;31(2):707-18. doi: 10.1053/j.jvca.2016.09.028
- Yuan SM, Lin H. Postoperative cognitive dysfunction after coronary artery bypass grafting. Braz J Cardiovasc Surg. 2019;34(1):76-84.
- Silva FP, Schmidt AP, Valentin LS, Pinto KO, Zeferino SP, Oses JP, et al. S100B protein and neuron-specific enolase as predictors of cognitive dysfunction after coronary artery bypass graft surgery. Eur J Anaesthesiol. 2016;33(9):681-9.
- Trubnikova OA, Mamontova AS, Syrova ID, Maleva OV, Barbarash OL. Does preoperative mild cognitive impairment predict postoperative cognitive dysfunction after on-pump coronary bypass surgery? J Alzheimer’s Dis. 2014;42:S45-51.
- Kok WF, Koerts J, Tucha O, Scheeren TWL, Absalom AR. Neuronal damage biomarkers in the identification of patients at risk of long-term postoperative cognitive dysfunction after cardiac surgery. Anaesthesia. 2017;72(3):359-69.
- Szwed, K., Słomka, A., Pawliszak, W., Szwed, M., Anisimowicz, L., Żekanowska, E., & Borkowska, A. Novel markers for predicting type 2 neurological complications of coronary artery bypass grafting. The Annals of Thoracic Surgery. 2019 doi:10.1016/j.athoracsur.2019.10.07
- Hill A, Wendt S, Benstoem C, Neubauer C, Meybohm P, Langlois P, et al. Vitamin C to improve organ dysfunction in cardiac surgery patients—Review and pragmatic approach. Nutrients. 2018;10(8):1–29.