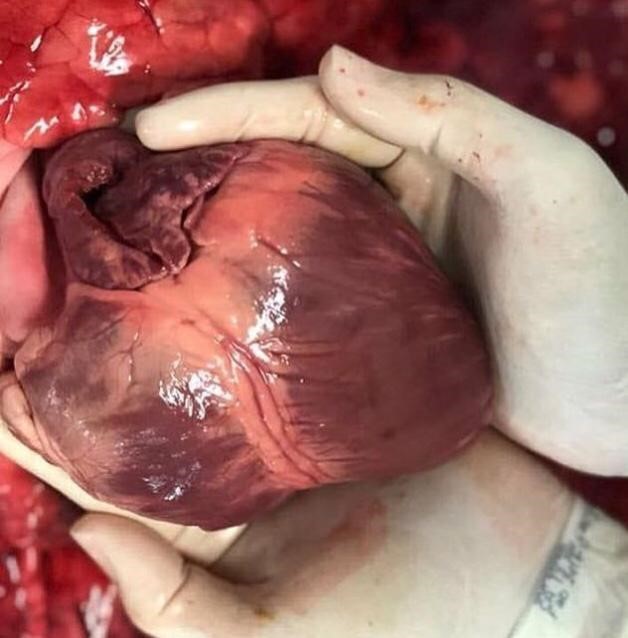
Dia 27 de setembro comemora-se o Dia do Doador de Órgãos e, para celebrar essa data e homenagear todos os doadores, o BJCVS.blog traz um breve panorama brasileiro daquele que é considerado um dos atos cirúrgicos mais emocionantes da medicina: o transplante cardíaco (TxC).
Onde e como tudo começou
No dia 3 de dezembro de 1967, na Cidade do Cabo, África do Sul, o Dr. Christiaan Neethting Barnard realizou o primeiro TxC homólogo ortotópico com sucesso do mundo. Na ocasião, o coração de um jovem descerebrado foi implantado no senhor Washansky, portador de uma falência ventricular esquerda, que sobreviveu por 17 dias após o procedimento, indo a óbito em decorrência de uma pneumonia secundária a Pseudomonas1. Kantrowitz e colaboradores, três dias após, realizaram o segundo TxC; na ocasião, o portador da doença de Ebstein sobreviveu por apenas seis horas2.
Exatos 3 meses e 23 dias depois, o Professor E. J. Zerbini, no Hospital das Clínicas em São Paulo, realizou o primeiro TxC na América Latina e o décimo sétimo do mundo. O receptor, João Boiadeiro, como ficou conhecido, era um homem de 32 anos portador de miocardiopatia dilatada3,4. Dada a magnitude do feito, o primeiro TxC do Brasil foi amplamente noticiado e João Boiadeiro e o Prof. Zerbini se tornaram celebridades nacionais, sendo, inclusive, tema de música:
João Boiadeiro, coração doente/Foi despedindo do seu Mato Grosso/Foi pra São Paulo para tratamento/ E conhecer o gigante colosso/Foi receber de um coração paulista/Deixando o seu que veio do sertão/Doutor Zerbini com a mão sagrada/Foi quem fez essa transplantação.

No entanto, 28 dias após o procedimento, João Boiadeiro também faleceu, em decorrência de rejeição do órgão transplantado4.
Após os primeiros procedimentos, o interesse pelo TxC estendeu-se de tal forma que já no ano seguinte foram operados 101 pacientes5. No entanto, o insucesso causado pela rejeição fez com que muitos serviços abandonassem a técnica, que foi retomada no final da década de 1970 com o surgimento da ciclosporina, que possibilitou o controle da rejeição e o desenvolvimento dos transplantes em todo o mundo6.
De acordo com o último relatório da International Society for Heart and Lung Transplantation, de 2019,a incidência de rejeição vem caindo progressivamente graças ao desenvolvimento das drogas e terapias imunossupressoras. Entre 2010 e 2016, cerca de 12,6% dos pacientes experimentaram pelo menos um episódio de rejeição aguda7. Há anos a rejeição deixou de ser a principal causa de mortalidade pós-TxC5.
Um salto na história: O TxC nos dias atuais
Na atualidade, o TxC é o tratamento padrão-ouro para os pacientes com insuficiência cardíaca (IC) refratária (estágio D)8. No entanto, o TxC tem crescido de forma muito tímida por uma série de razões, entre elas, a remuneração obsoleta repassada para os hospitais e o número reduzido de doadores5.
Quanto ao doador, após autorização da família, diversos desafios ainda precisam ser vencidos, entre eles o tempo de isquemia prolongado nas captações a distância. Além disso, para os doadores mais idosos, a indisponibilidade de ecocardiograma e cineangiocoronariografia para a avaliação amplifica a inviabilização de potenciais doadores6. No mundo, apesar de um melhor aproveitamento dos doadores, o número de TxCs também se encontra estacionado, sobretudo em razão do reduzido número de doadores em relação à demanda5.
Com isso, de acordo com o último relatório do Registro Brasileiro de Transplantes, entre 1997 e março de 2020 foram realizados 5.213 TxCs no Brasil e, findado o mês de março de 2020, 258 pacientes ainda estavam na lista de espera por um coração9.
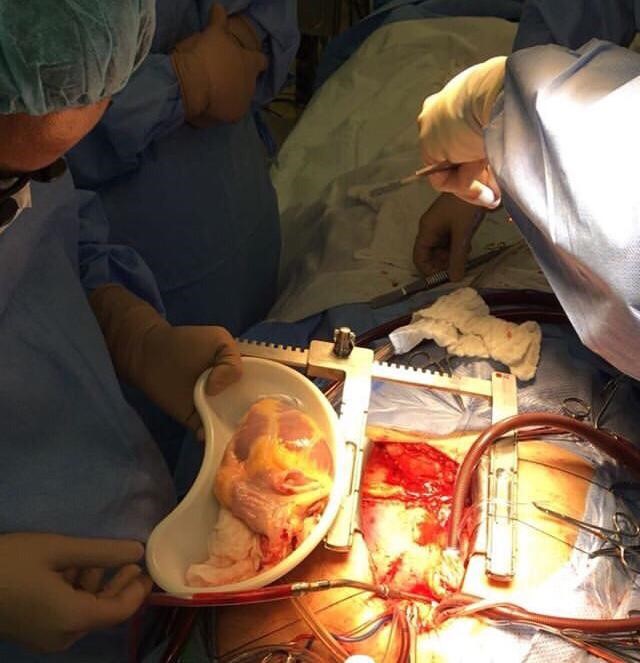
Porém, apesar dos desafios para encontrar o doador compatível, quando identificado, a magia acontece, desde os primeiros tum… tá, tum… tá, passando pelo triste adeus à antiga morada e chegando ao recomeço em outro peito… É um renascimento, uma nova oportunidade de bombear o sangue, oxigenar as células e os tecidos de um novo ser.
O que podemos esperar para o futuro?
O TxC avança em diferentes áreas, entre elas, destaca-se a evolução das terapias imunomoduladoras, das estratégias de conservação do órgão doado e dos dispositivos temporários e de longa permanência de assistência circulatória. Todos esses avanços colaboram para a otimização entre a oferta e a demanda de órgãos.
No entanto, novas possibilidades estão sendo estudadas e prometem mudar o rumo do TxC: a criação de corações artificiais, sejam eles mecânicos, sejam criados célula a célula em bioimpressoras 3D, não é mais fruto de ficção científica. No Brasil, três Institutos se destacam nessa área: o Instituto de Cardiologia Dante Pazzanese, com o engenheiro Aron de Andrade, responsável pela criação do primeiro protótipo de coração artificial no país10; o Hospital de Messejana, no Ceará, liderado pelo cirurgião Juan Mejia com a criação do primeiro dispositivo de assistência ventricular implantável11; e o Instituto do Coração, com a criação do ventrículo artificial, no Centro de Tecnologia Biomédica, liderado pelo Dr. Adolfo A Leirner12, e com o médico e pesquisador Gabriel Liguori, que avança nas pesquisas para a criação de um coração artificial bioimpresso13.
Mas, enquanto o futuro não chega, seja um herói: doe órgãos !

Referências
1. Barnard C. The operation. A human cardiac transplantation: An interim report of the successful operation performed at Groote Schuur Hospital Cape Town. S Afr Med J. 1967;41:1271.
2. Kantrowitz A, Haller JD, Joos H, Cerruti MM, Carstensen HE. Transplantation of the heart in an infant and an adult. Am J Cardiol. 1968;22(6):782-90.
3. Zerbini EJ, Decourt LV. Experience on three cases of human heart transplantation. Symposium Mondial Deuxiemé Level Heart Transplantation. Annals of the 2nd World Symposium, Quebec, 1969. p.179.
4. Folha de São Paulo, ano 48, n. 14.225, caderno I, 27//05/1968.
5. Fiorelli AI, Oliveira Jr JL, Stolf NAG. Transplante cardíaco. Rev Med (São Paulo). 2009 jul.-set.;88(3) ed. especial:123-37.
6. Da Silva PR. Transplante cardíaco e cardiopulmonar: 100 anos de história e 40 de existência. Rev Bras Cir Cardiovasc. 2008;23(1):145-52.
7. Khush KK, Cherikh WS, Chambers DC, Harhay, Hayes Jr D, Hsich E. The International Thoracic Organ Transplant Registry of the International Society for Heart and Lung Transplantation: Thirty-sixth adult heart transplantation report — 2019; focus theme: Donor and recipient size match. J Heart Lung Transplant. 2020;39(1):91.
8. Bacal F, Neto JD, Fiorelli AI, et al. II Diretriz Brasileira de Transplante Cardíaco [II Brazilian Guidelines for Cardiac Transplantation]. Arq Bras Cardiol. 2010;94(1 Suppl):e16-e76.
9. Registro Brasileiro de Transplantes. Dados Númericos da doação de órgãos e transplantes realizados por estado e instituição no período: janeiro/março 2020. [Internet] 2020 [acesso em: 07 set. 2020]. Disponível em: http://www.abto.org.br/abtov03/Upload/file/RBT/2020/RBT-2020-1trim-leitura.pdf
10. Galileu. O coração artificial brasileiro está pronto. [Internet] [acesso em: 07 set. 2020]. Disponível em: http://revistagalileu.globo.com/Revista/Common/0,,ERT307120-17773,00.html
11. Conselho Federal de Enfermagem. Coração artificial é apresentado em Fortaleza. [Internet] 2010 [acesso em: 07 set. 2020]. Disponível em: http://www.cofen.gov.br/coraao-artificial-e-apresentado-em-fortaleza_5835.html
12. Incor. Divisão de Bioengenharia. [Internet] 2019 [acesso em: 07 set. 2020]. Disponível em: http://www.incor.usp.br/sites/bioengenharia/pt-br/index2.html?content=dav_infantil
13. Conselho Regional de Medicina do Estado de São Paulo. Rumo ao coração artificial bioimpresso. [Internet] 2019 [acesso em: 07 set. 2020] Disponível em: https://www.cremesp.org.br/?siteAcao=Revista&id=1011
14